外来診療
外来受付時間
| 初診 | 午前8:00~午前11:00 |
|---|---|
| 再診 | 午前8:00~ |
診察時間
| 診察開始 | 午前8:30~午前11:00 |
|---|
休診日
土・日曜日、祝日
年末年始
※救急の場合は上記の限りではありません。
診療科・センター
呼吸器内科

概要
当院の内科は、「良性呼吸器疾患」・「血液」・「糖尿病」領域を中心として診療しており、それぞれ経験を積んだ専門医が対応しております。
矢野朋文副院長、朝倉昇司部長、余財亨介部長、田端りか部長、岸本卓巳アスベスト疾患ブロックセンター長の6名と岡山大学病院から内田治仁准教授、渡邊直美医師、黒岡直子医師、片山祐医師、縄稚翔一医師らが各領域の最新のEMBや診断・治療ガイドラインに基づくとともに患者様のニーズにも可能な限り寄り添ったあたたかい診療を心がけております。
特色・専門(センター)
血液
血液領域は、矢野副院長と朝倉部長および非常勤の医師が担当しています。
造血器腫瘍ばかりでなく、さまざまな原因で起こる貧血の鑑別診断や血小板減少症、凝固異常症の対応など、日々の診療で遭遇される疑問やお困りの症例などがおありでしたら、遠慮なく申しつけください。
平日毎日の対応が可能です。造血器腫瘍については非ホジキンリンパ腫(年間退院件数80件)が最多ですが、多発性骨髄腫、急性・慢性白血病、骨髄異形成症候群などに対する新規薬剤を積極的に導入しています。それにより入院から外来に移行できる患者様が増加し、結果として外来化学療法件数が増加しています。いつでもご相談いただければと思います。
糖尿病
糖尿病領域は余財部長を中心として、看護師、薬剤師、管理栄養士、臨床検査技師、理学療法士による糖尿病サポートチームとして外来、入院中の糖尿病患者さんの糖尿病診療に関わっています。コントロール不良な糖尿病患者様がおられましたらいつでもご相談いただければと思います。
呼吸器
呼吸器領域では良性呼吸器疾患とくに気管支喘息やCOPD、アレルギー疾患を中心に、最新かつ最適な医療を提供しています。
とくに重症喘息あるいはCOPD合併喘息(ACO: Asthma-COPD overlap)では、ICS(吸入ステロイド薬)を中心として吸入LABA(長時間作用性b2刺激薬)、吸入LAMA(長時間作用性抗コリン薬)、ロイコトリエン受容体拮抗薬に加え、各種バイオマーカーや呼吸機能検査、呼気NO検査等によりフェノタイプ・エンドタイプに基づいたPrecision Medicineとして、分子標的治療薬である抗IgE抗体(オマリズマブ)、抗IL-5抗体(メポリズマブ)、抗IL-5受容体a鎖抗体(ベンラリズマブ)や抗IL-4受容体a鎖抗体(デュピルマブ)等による個別化治療をおこなっています。
またCOPDに対しても、吸入LAMA、吸入LABA、吸入LAMA/LABA配合薬、吸入ICS/LABA配合薬、さらに新規吸入ICS/LABA/LAMA配合薬の導入により患者様のQOLの著明な改善効果が得られています。
コントロールが困難な重症喘息やCOPDの患者様がおられましたら遠慮なくご相談いただければと思います。
教育について
当院は、日本内科学会、日本血液学会、日本呼吸器学会、日本アレルギー学会、日本臨床腫瘍学会、日本がん治療医認定機構、の教育研修施設です。
取得が可能な資格としては、日本内科学会総合内科専門医、日本血液学会専門医、日本呼吸器学会専門医、日本アレルギー学会専門医、日本臨床腫瘍学会がん薬物療法専門医、 日本がん治療医認定機構認定医があり資格の取得まで責任を持って指導します。
気管支喘息およびCOPDについて
(1)気管支喘息のまとめ
気管支喘息の基本病態は、アレルギー性気道炎症とそれに伴う気道過敏性の亢進、非可逆性の気道リモデリングの形成(上皮下の線維化, 平滑筋の肥厚, 粘膜産生細胞の過形成など)(図1)であり、喘息の最も重要かつ必須の治療薬であるICS(吸入ステロイド薬)の普及により喘息治療は飛躍的な進歩を遂げましたが、最適な薬物療法にもかかわらずコントロールが不良な重症喘息患者さんが5-10%前後存在します。
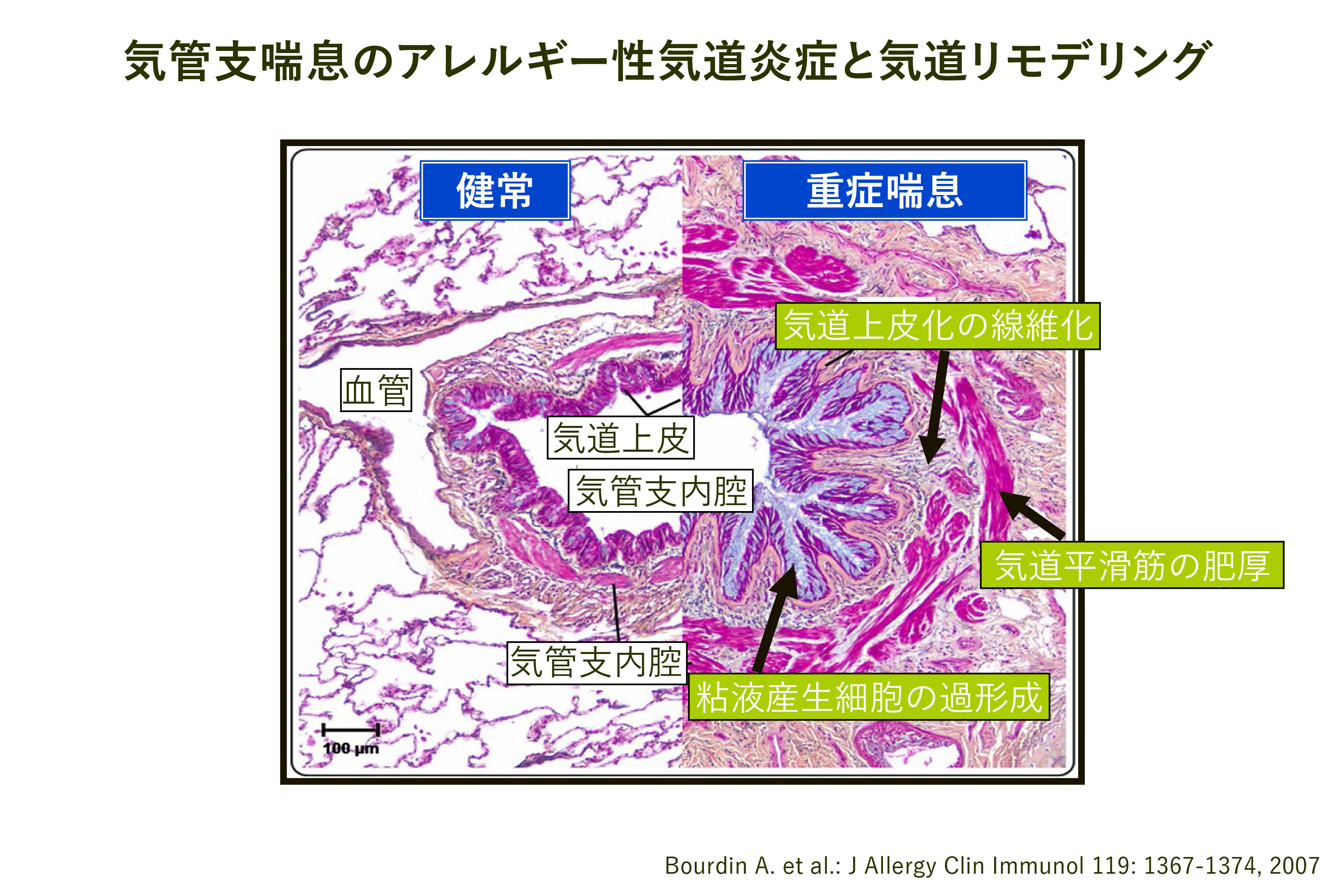
図1
近年、喘息は単一の疾患ではなく、いくつかのフェノタイプ(臨床的表現型)が存在する複雑な疾患群であることが明らかとなり、個々の重症喘息患者さんに最適なテーラーメード治療を行うには、このフェノタイプ・エンドタイプ(病態生物学的表現型)に基づいた適切な治療選択が求められています。
現在、アレルギー性気道炎症はその機序より、Type2-highの好酸球性気道炎症とType2-lowの非好酸球性気道炎症(主に好中球性気道炎症)に大別され、好酸球性気道炎症にはこれまで考えられていたTh2細胞(ヘルパーT細胞タイプ2)を中心とした獲得免疫応答のみでなく、気道上皮由来のサイトカインと自然リンパ球(ILC)グループ2が関与する自然免疫応答が重要な役割を果たしていることが明らかとなってきました。
また、重症喘息の治療として、抗IgE抗体のオマリズマブ(ゾレア)、抗IL-5抗体であるメポリズマブ(ヌーカラ)、抗IL-5受容体a鎖抗体であるベンラリズマブ(ファセンラ)や抗IL-4受容体a鎖抗体のデュピルマブ(デュピクセント)が使用可能となっています。
(2)気管支喘息の病態について(すこし難しいお話ですので興味のある方にお勧めします)(図2)
喘息の気道炎症は、好酸球、リンパ球を中心とする種々の炎症細胞および気道上皮細胞、筋線維芽細胞、平滑筋細胞などの組織構成細胞が遊離する炎症性メディエーターやサイトカイン、接着分子、さらに神経系を介した非常に複雑なネットワークにより生じます。近年この機序の解明が進むとともに、重症喘息を中心とした様々なクラスター解析により臨床的、生理学的、病理形態学的特徴などをベースとして多くのフェノタイプが報告されてきました。
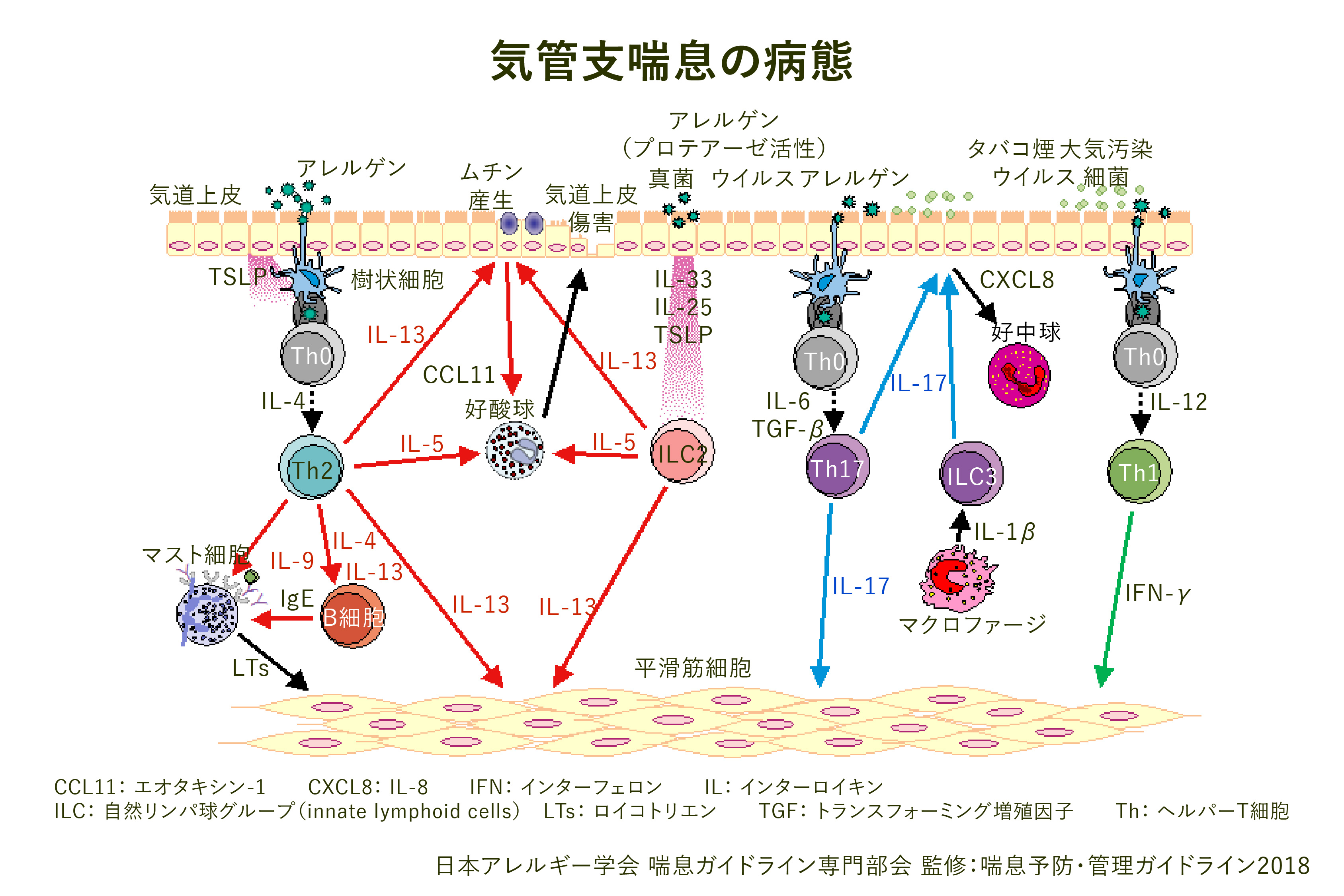
図2
重症喘息の代表的フェノタイプ分類としては、好酸球性気道炎症として、1)小児期から持続したアレルギー性喘息、2)成人発症の慢性好酸球性喘息、3)アスピリン喘息(AERD: Aspirin-exacerbated respiratory disease)、4)アレルギー性気管支肺真菌症(ABPM: Allergic bronchopulmonary mycosis)、非好酸球性気道炎症として、5)成人発症でとくに女性に多い肥満関連喘息、6)好中球性喘息があります。
気管支喘息の病態としては、樹状細胞とTh2細胞とのインターアクションにより産生されるTh2サイトカインと総称されるinterleukin (IL)-4、IL-5、IL9、IL-13などにより活性化した好酸球、マスト細胞、B細胞、好塩基球を中心とした古典的Type2免疫である獲得免疫応答(adaptive immune response)に加え、近年抗原受容体をもたない自然リンパ球(innate lymphoid cells: ILCs)の存在が明らかとなりました。
ILC2(ILC group2)はプロテアーゼ活性を有するアレルゲンや真菌、ウイルスにより気道上皮細胞から産生されたIL-25、IL-33により大量のTh2サイトカイン、とくにIL-5、IL-13を産生しますが、ILC2はTh2細胞の10-100倍の IL-5を産生し好酸球の集積、活性化を促進します。
重症喘息では軽症喘息と比較し血中および喀痰中のIL-5陽性ILC2が有意に増加していることが報告されており、また、ILC2はIL-13産生を介して気道上皮細胞の杯細胞化を誘導することにより粘液産生を亢進させ、同時に好酸球遊走ケモカインであるエオタキシンの発現も誘導しますが、樹状細胞の遊走能を高めることにより獲得免疫の成立を促進させる働きがあることが報告されています。
さらに、気道上皮細胞由来のTSLP(thymic stromal lymphopoietin) はIL-2ファミリーに属するサイトカインでILC2のSTAT5活性化により抗アポトーシス分子であるBcl-xLの発現を促しアポトーシス誘導を阻害します。また、IL-33とTSLPの存在下ではILC2は副腎皮質ステロイド抵抗性を獲得しステロイド抵抗性喘息の病態に関与している可能性が考えられています。
さらに、好塩基球から産生されるIL-4がILC2のIL-33に対する反応性を高めることも報告されています。また、重症喘息フェノタイプである慢性好酸球性副鼻腔炎患者の鼻茸中にILC2が増加していることが報告されています。ILC2による一連のプロセスは自然免疫の特徴である迅速な免疫応答として初期反応を担い、その後の獲得免疫応答を起動させることによりアレルギー疾患成立への方向づけやTh2細胞と共に慢性化、重症化の病態に重要な役割を果たしています。
一方、重症喘息患者では好酸球のみでなく好中球が気道局所で有意に増加していることより、非好酸球性気道炎症が喘息の重症化に重要な役割を果たしている可能性が示唆されていますがその機序は未だ解明されていません。
樹状細胞から産生されるIL-23により活性化されたTh17細胞がIL-17を産生し気道局所に好中球を集積させますが、気道上皮細胞から産生されるIL-8/CXCL8やILC3から産生されるIL-17、さらにTh1細胞やILC1から産生されるIFN-gやTNF-aも好中球性炎症の病態形成に重要です。
集積した好中球から放出される種々のプロテアーゼ(好中球エラスターゼ、MMP(matrix metalloproteinase)-9など)や活性酸素種(ROS: reactive oxygen species)などにより非可逆性気道傷害が形成されますが、現時点では好中球性気道炎症を反映する有用なバイオマーカー(臨床的指標)はなく早急な開発が望まれているところです。
(3)気管支喘息の治療について(図3)
気管支喘息の治療では、気道局所に対する強力な抗炎症作用を有するICS(吸入ステロイド薬)が必須であり、ICSは治療ステップ1から推奨されています。
ステップ2以上ではICS/LABA(長時間作用性b2刺激薬)配合薬やICSにLAMA(長時間作用性抗コリン薬)の追加使用が基本となりすが、これらの吸入薬は服薬アドヒアランス(医師から指示された使い方で毎日忘れず継続すること)や適切な吸入手技の維持が困難ですので、その使用に関しては最大限の注意を払わなくてはいけません。

図3
また、アレルギー性鼻炎を合併した患者様にはロイコトリエン受容体拮抗薬(LTRA)も有効です。ICSの普及により喘息治療は飛躍的な進歩を遂げ、喘息で亡くなられる患者さんは著明に減少し現在年間1500-1800名となっていますが、最適な薬物療法にもかかわらずコントロールが不良な重症喘息患者さんが5-10%存在します。
喘息の管理において常に注意すべきことは吸入薬喘息はいくつかのフェノタイプが存在する複雑な疾患群であることより、とくに重症喘息患者さんにはこのフェノタイプ・エンドフェノタイプに基づいた最適な「Precision Medicine」としての治療選択が求められています。
重症喘息の治療薬として分子標的治療薬が開発され、2009年よりアレルギー素因のある重症喘息患者さんに対して抗IgE抗体のオマリズマブ(ゾレア)が使用可能となり、好酸球増多を伴う重症喘息患者さんを対象として2016年に抗IL-5抗体であるメポリズマブ(ヌーカラ)、2018年には抗IL-5受容体a鎖抗体ベンラリズマブ(ファセンラ)、さらに2019年より抗IL-4受容体a鎖抗体であるデュピルマブ(デュピクセント)が使用可能となっています。オマリズマブ(ゾレア)はバイオマーカーとして、治療前の呼気中一酸化窒素濃度(FeNO)、末梢血好酸球数が高い群で効果が認められており、またメポリズマブ(ヌーカラ)やベンラリズマブ(ファセンラ)は末梢血好酸球数が増加した患者さん、さらにデュピルマブ(デュピクセント)でもFeNOや末梢血好酸球数が高い患者さんで治療効果が認められていますが、それぞれの治療選択に関してはこのようなバイオマーカーのみでなく、これまでの詳細な症状の経過の把握や好酸球性副鼻腔炎などの併存疾患の適切な診断など、フェノタイプ・エンドフェノタイプに基づいた治療方針の決定が必須となるため専門医での精査と治療が必要です。
また、好酸球性多発血管炎性肉芽腫症(EGPA: eoisnophilic granulomatosis with polyangiitis) は中小血管の血管炎に起因する慢性の希少疾患ですが、一般に成人の重症喘息と多くの症例でアレルギー性鼻炎や慢性副鼻腔炎を発症し、神経など多くの器官に障害がおこる難治性疾患です。本疾患に対しメポリズマブ(ヌーカラ)の有効性が報告され現在保険適応となっています。
(4)COPD(慢性閉塞性肺疾患)の病態と診断
COPDでは、中枢気道、末梢気道、肺胞領域、肺血管に病変がみられ、これらの病変はタバコ煙などの有害物質吸入による炎症が原因です。炎症は禁煙後も長期間持続します。COPD患者さんにおいて、労作時の呼吸困難の原因となる基本病態は気流閉塞と動的肺過膨張です(図4)。これらの病態は症状と重症度を規定する因子であり、その軽減が重要な治療目標になります。
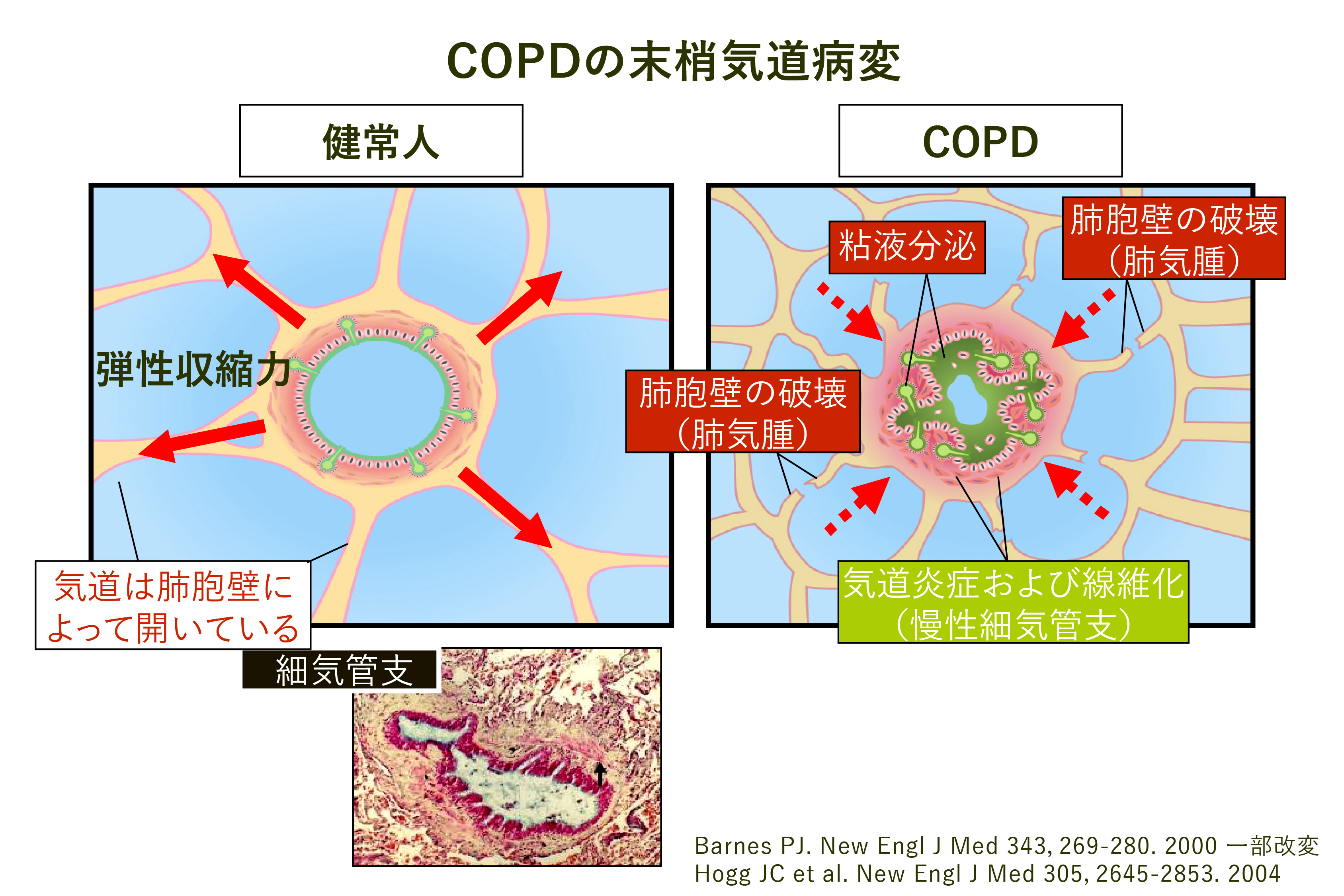
図4
A. COPDの定義
日本ではそのほとんどの原因は喫煙(受動喫煙を含む)です。
- タバコ煙を主とする有害物質を長期に吸入曝露することなどにより生ずる肺疾患である。
- 呼吸機能検査で気流閉塞を示す。
- 気流閉塞は気腫性病変と末梢気道病変がさまざまな割合で複合的に関与し起こる。
- 臨床的には、徐々に進行する労作時の呼吸困難や慢性の咳・痰を示すが、これらの症状に乏しいこともある。
重症化して労作時の息切れが出現するまで咳・痰しか症状がない、あるいは症状に乏しいことも多く、早期診断が非常に困難な疾患です。
COPDには大きくわけて2つの病型(フェノタイプ)があります。
気腫型(気腫性病変優位型)と非気腫型(末梢気道病変優位型)で、胸部CT検査で気腫性陰影が優位に認められるか、あるいは気腫性陰影がない(微細に留まる)かで判断します。したがって、胸部CT検査で気腫性病変がないからといってCOPDではないと言えません。スパイロメトリー(肺機能検査)が必須です。
このスパイロメトリーの結果でCOPDの病期分類(閉塞性換気障害の程度)を行います。I期からIV期までありますが、一般にIII期以上が重症相当です(重症度の判定は労作時の息切れなどの呼吸器症状や増悪回数などで総合的に判断します)。
- Ⅰ期 軽度の気流閉塞 %FEV1≧80%
- Ⅱ期 中等度の気流閉塞 50%≦%FEV1<80%
- Ⅲ期 高度の気流閉塞 30%≦%FEV1<50%
- Ⅳ期 きわめて高度の気流閉塞 %FEV1<30%
B. COPDの診断
- 長期の喫煙歴などの曝露因子がある。
- 気管支拡張薬吸入後のスパイロメトリーで一秒率*(FEV1/FVC)<70%であること。
*一秒率 =1秒量 (FEV1)/努力性肺活量 (FVC) - 他の気流閉塞を来たしうる疾患を除外する。
診断は簡単ですが、最大の問題は病気の認知度が極めて低いことです(20%程度しかありません)。さらに、COPDで治療を受けている患者さんはわずか5%程度です。
C. COPDの管理目標
現在の咳・痰、労作時呼吸困難症状の改善とともに、身体活動性の向上・維持は非常に重要であり、さらに将来の増悪リスク減少や全身併存症・肺合併症の良好なコントロールを目指します。
- Ⅰ. 現状の改善
① 症状およびQOLの改善
② 運動耐容能と身体活動性の向上および維持 - Ⅱ. 将来のリスクの低減
③ 増悪の予防
④ 全身併存症および肺合併症の予防・診断と治療
D. 全身の並存症(図5)
COPDの全身併存症と肺合併症はそれぞれ肺以外の全身性疾患と肺に限局した疾患の並存病態を指します。COPDによる全身への影響として、全身性炎症、栄養障害、骨格筋機能障害、心・血管疾患、骨粗鬆症、不安・抑うつ、糖尿病などの併存症があります。
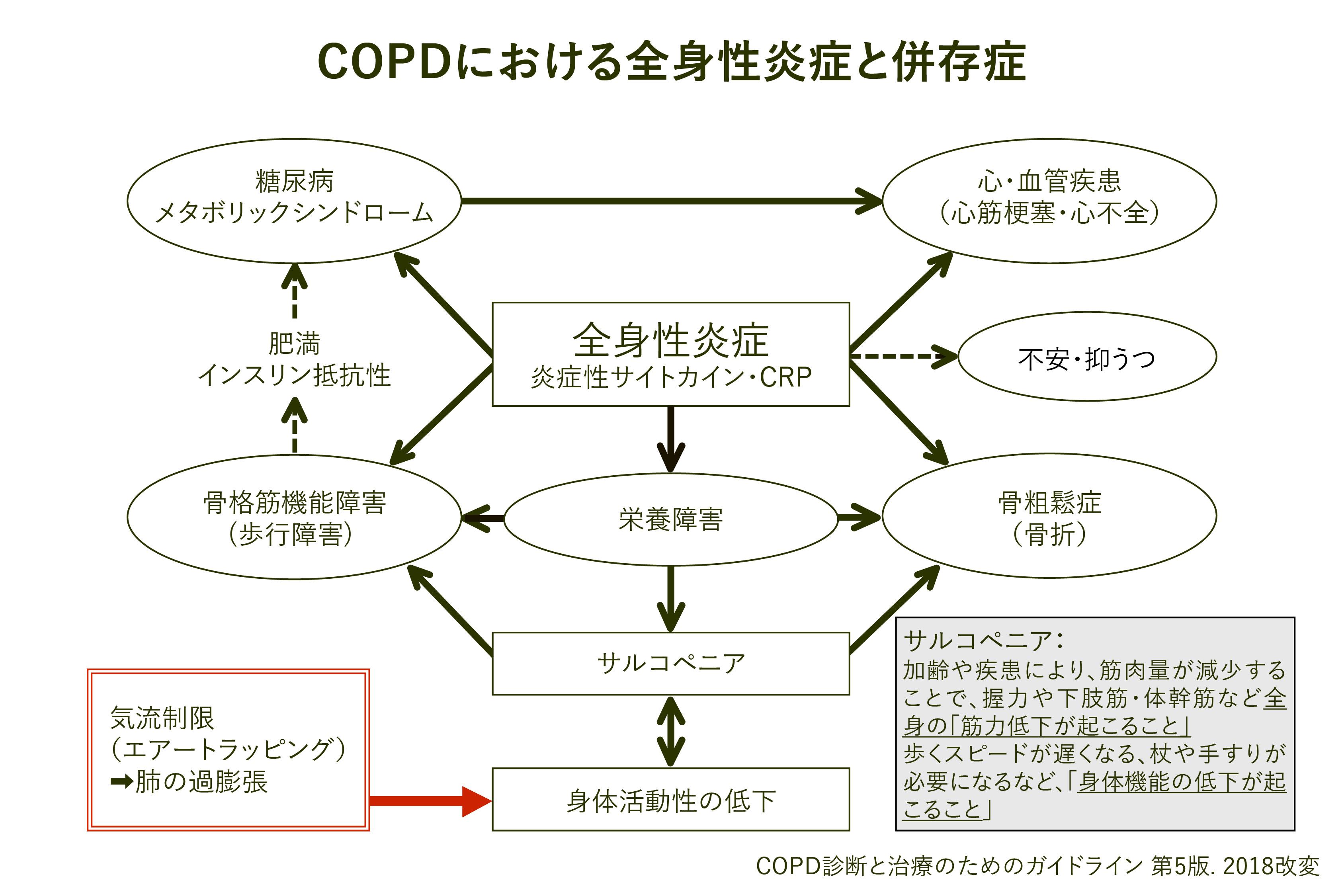
図5
E. 安定期COPD管理のポイント
- COPDの治療と同時に合併症・併存症を管理し、予後と密接に関係する身体活動性の向上と維持 (リハビリを中心として)を図ることが重要です。
- 感染予防対策やインフルエンザワクチンと肺炎球菌ワクチンの併用はCOPDの増悪頻度と死亡率を低下させます。
- 最も重要な増悪予防法はタバコを吸わないこと(完全禁煙)。受動喫煙対策も極めて重要です。
- 発症しても禁煙によりCOPDの進行を鈍化させることが可能であるため、繰り返しの禁煙指導が重要です。
F. COPDの診断でもっとも大切なこと
まずCOPDを疑うことです。
- 喫煙歴あり(とくに40歳以上、10年以上)
- 咳、痰
- 労作時(階段や坂道の登りなど)の息切れ
- 風邪症状を繰り返し、回復に時間がかかる(風邪が長引いているのではなく、COPDの症状の可能性あり)
- 下記疾患で通院している患者さんの中にも多数のCOPD患者さんが潜在しています(COPDに多い併存症)
心血管疾患(狭心症、心筋梗塞、心不全、高血圧症、不整脈など)
糖尿病、脂質異常症、骨粗鬆症など
(5)COPD(慢性閉塞性肺疾患)の治療(図6)

図6
A.非薬物療法
インフルエンザワクチンおよび肺炎球菌ワクチンはCOPDの感染性増悪を低下させますが、これらの併用は単独に比較しさらに有効です。
呼吸リハビリテーションはCOPDの呼吸困難の軽減、運動耐容能の改善、身体活動レベルの維持、健康関連QOLの改善に有効です。
薬物療法、酸素療法などの他の治療に加えて呼吸リハビリテーションを実施すると上乗せ効果が得られます。
B.薬物療法
薬物療法の中心は気管支拡張薬であり、閉塞性換気障害の程度、症状、増悪などから判断した重症度に応じて段階的に使用します。
気管支拡張薬は作用と副作用のバランスから吸入薬が推奨され、治療効果が不十分な場合には単剤を増量するよりも多剤併用が奨められます。
気管支拡張薬はCOPD患者さんの症状やQOLおよび運動耐容能を改善することから、身体活動性の向上および維持に有用です。
薬物療法はCOPDの増悪予防に有用であり、閉塞性換気障害の進行や死亡率を抑制する可能性があります。
下記が現在使用可能な薬剤です。
- 吸入LABA(長時間作用性b2刺激薬)
LABA単剤:サルメテロール (セレベント®)
LABA単剤:インダカテロール (オンブレス®)
LABA単剤:ホルモテテロール (オーキシス®) - 吸入LAMA(長時間作用性抗コリン薬)
LAMA単剤:チオトロピウム (スピリーバ®)
LAMA単剤:グリコピロニウム (シーブリ®)
LAMA単剤:アクリジニウム(エクリラ®)
LAMA単剤:ウメクリジニウム (エンクラッセ®) - 吸入LAMA/LABA配合薬(長時間作用性抗コリン薬/長時間作用性b2刺激薬)
LAMA/LABA配合剤:グリコピロニウム/インダカテロール (ウルティブロ®)
LAMA/LABA配合剤:ウメクリジニウム/ビランテロール (アノーロ®)
LAMA/LABA配合剤:チオトロピウム/オロダテロール (スピオルト®) - 吸入ICS/LABA配合薬(吸入ステロイド薬/長時間作用性b2刺激薬)
ICS/LABA配合剤:フルチカゾンフランカルボン酸/ビランテロール(レルベア®)
ICS/LABA配合剤: ブデソニド/フォルモテロール (シムビコート®) - 吸入ICS/LABA/LAMA配合薬(吸入ステロイド薬/長時間作用性b2刺激薬/長時間作用性抗コリン薬)
さらに新規吸入薬としてICS/LABA/LAMAの3剤配合薬が発売され、服薬アドヒアランスが向上することが考えられます。
ICS/LABA/LAMA配合剤:フルチカゾンフランカルボン酸/ビランテロール/ウメクリジニウム(テリルジー®)
ICS/LABA/LAMA配合剤:ブデソニド/フォルモテロール/グリコピロニウム臭化物(ビレーズトリエアロスフィア®)
(6)ACO(COPDと気管支喘息の合併)の臨床的特徴と診断基準(図7, 8)
COPDと気管支喘息の合併したACO (Asthma-COPD Overlap)はそれぞれ20-30%前後と考えられています。COPDも気管支喘息も多くのフェノタイプ・エンドタイプを有する疾患であるため、ACOはさらに複雑な疾患群と考えられます。ACOの治療にはICS(吸入ステロイド薬)を併用することが必須です。ACOの診断と治療に関しては専門医の受診を推奨します。
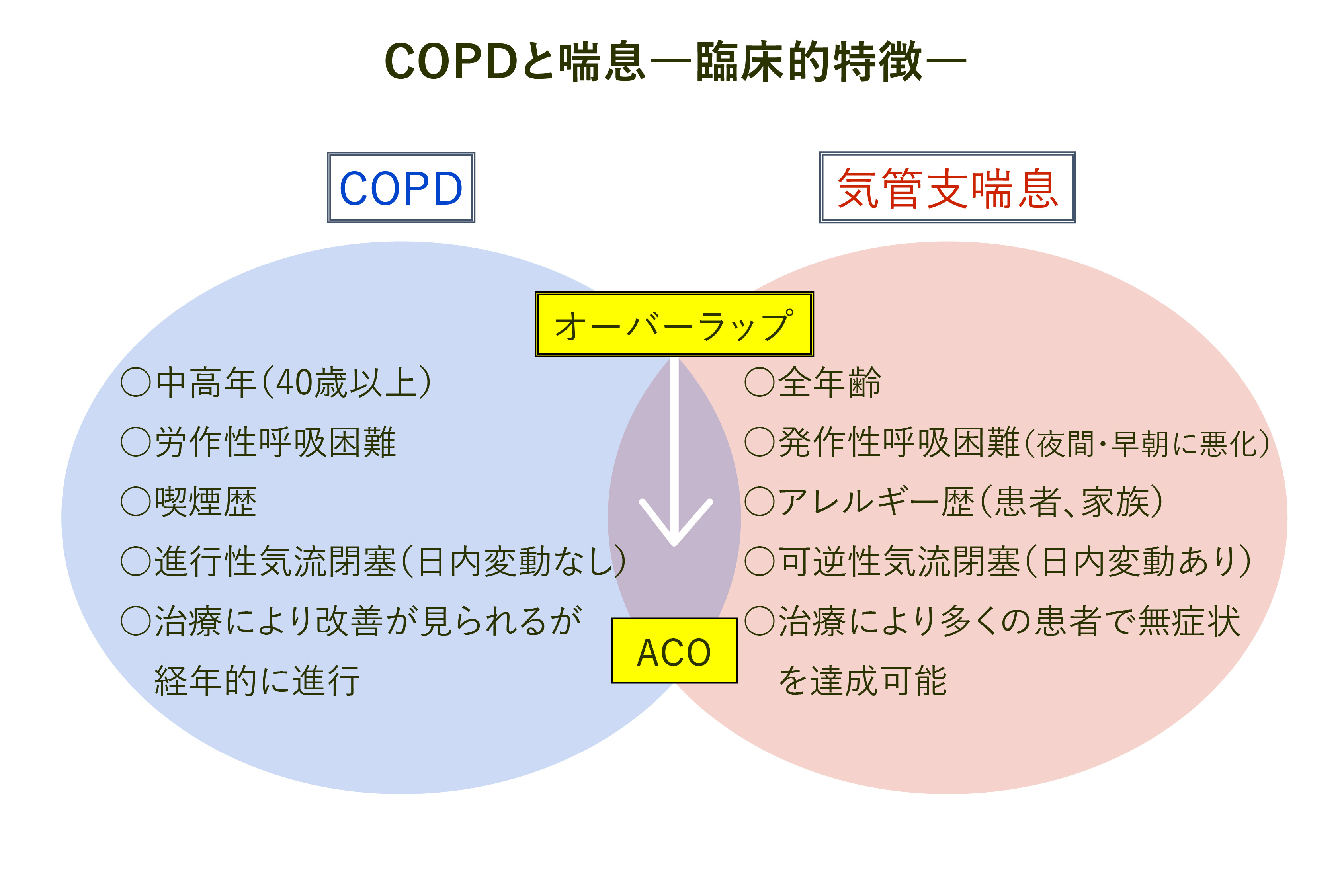
図7
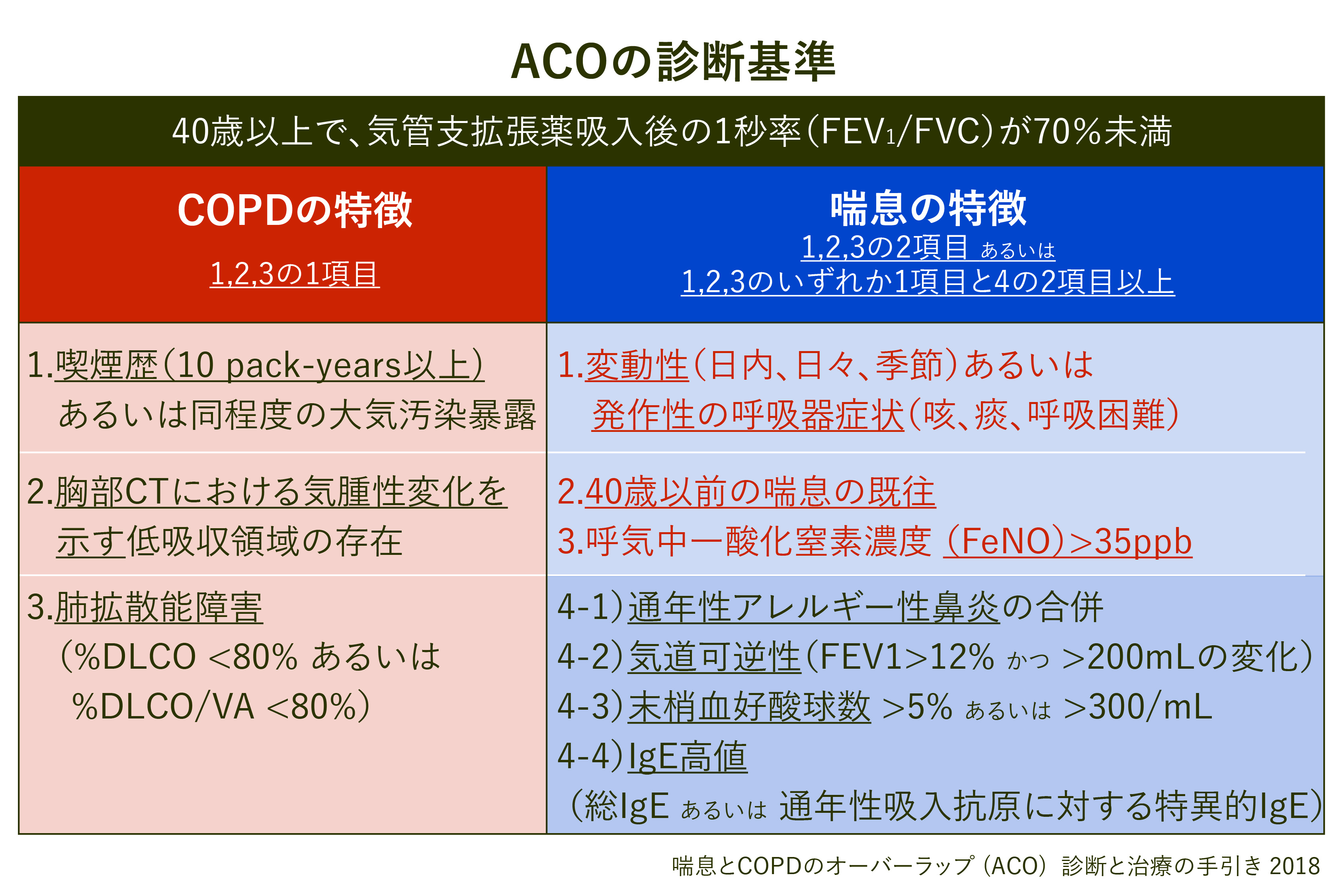
図8
当院の血液疾患診療について
血液の中にはそれぞれ役割の異なる3系統の細胞(血球)が流れており、「白血球」、「赤血球」、「血小板」と呼ばれます。これらの量的、質的異常によって起こる疾患すべてに対応するのが血液内科の役割です。
ですので、いわゆる「貧血」の原因をつきとめる診断学から、「白血病」など悪性腫瘍の治療まで、幅広く対応します。血液内科領域の進歩は目覚ましく、新たな診断技術や治療薬が次々に臨床応用されてきています。当院では日本血液学会専門医が最新の情報をもとに、患者様一人ひとりに適切な医療を提供してゆきます。
血液疾患の診断について
適切な治療は正確な診断がないと提供できません。たとえば「貧血」ひとつをとっても、原因が「胃や大腸からの出血」によるものだったり、「再生不良性貧血」と呼ばれる血液産生の障害、さらには「白血病」などいわゆる「血液がん(造血器悪性腫瘍)」だったりと様々で、原因によって治療は全く異なります。
血液疾患の診断は一般的な血液検査で血球の数を調べることから始まり、顕微鏡で血球の形を見たり、多くの場合確定診断につながる「骨髄検査」で血液産生の量的・質的な異常を確認したりします。さらには「フローサイトメトリー」という特殊な診断機器を用いて、血球1個1個の性質を調べることもできます。
血液疾患の中でも「白血病」や「悪性リンパ腫」を代表とする造血器悪性腫瘍は進行が速いものが多く、迅速で正確な診断が必須です。当院では熟練した検査スタッフにより、「フローサイトメトリー」を含めて検査当日にほぼ確定診断に至る体制が整っています。
岡山大学病院との連携について
当科は、岡山大学血液腫瘍内科の関連施設です。造血器腫瘍に対する高次治療としての同種造血幹細胞移植(骨髄移植や臍帯血移植、同種末梢血幹細胞移植)や、キメラ抗原受容体導入T細胞(CART)療法などが必要な患者様には、岡山大学病院との迅速な連携によって同病院での治療を受けていただける体制を取っています。
臨床研究について
当科は、岡山大学血液腫瘍内科が主催している岡山血液疾患研究グループ(Okayama Hematology Study Group; OHSG)の一員です。また、日本成人白血病研究グループ(Japan Adult Leukemia Study Group; JALSG)や、日本細胞移植(Japan Stem Cell Transplantation; JSCT)研究会など全国組織の研究グループの一員でもあります。それらの中で行われる「臨床試験」に参加することによって、今後の血液疾患診療の向上に寄与していきます。
教育について
当院は、日本内科学会、日本血液学会、日本臨床腫瘍学会、日本がん治療医認定機構の 教育研修施設です。取得が可能な資格としては、日本内科学会総合内科専門医、 日本血液学会専門医、日本臨床腫瘍学会がん薬物療法専門医、 日本がん治療医認定機構認定医があり、資格の取得まで責任を持って指導します。
糖尿病について
現在世界の糖尿病人口は4億2500万人(2017年)と1980年より約4倍に増加しており、我が国でも糖尿病が強く疑われる人と可能性が否定できない人を合わせると2000万人(2016年)に達しています。糖尿病治療の中心は食事療法、運動療法ですがそれでも血糖改善ないときは薬物療法を行っていきます。糖尿病治療薬は現在7種類の経口血糖降下薬と2種類の注射薬がありますが、特に数年前からはインクレチン関連薬(DPP4阻害薬、GLP-1受容体作動薬)やSGLT2阻害薬など新しい治療薬がでてきており、個々の病態に合わせた治療選択が必要となっています。
当院では医師、看護師、薬剤師、管理栄養士、臨床検査技師、理学療法士合わせて19名による糖尿病サポートチームとして外来や入院中の糖尿病患者さんの糖尿病診療に関わっています。活動内容として糖尿病教室の運営、カンファレンス、患者会の行事の企画(総会、勉強会、食事会、日帰り旅行)、広報誌発行(年2-3回)など様々な活動を行っており、2014年からは11月14日の世界糖尿病デーに関連して院内公開講座、ポスター展示など行っており多数の方に参加していただいております。
糖尿病は完治する病気ではないですがうまく付き合っていくことによりさまざまな合併症を起こさず生活していくことができるため、これからも当院では糖尿病サポートチームを中心として糖尿病診療に頑張っていきたいと思います。

2017年院内糖尿病デーイベントでの写真
外来診療
外来受付時間
| 初診 | 午前8:00~午前11:00 |
|---|---|
| 再診 | 午前8:00~ |
診察時間
| 診察開始 | 午前8:30~午前11:00 |
|---|
休診日
土・日曜日、祝日
年末年始
※救急の場合は上記の限りではありません。







